Ley de Salud Mental: Una reforma que restringe el acceso y el financiamiento
La salud mental se ve fuertemente afectada, tanto por el ajuste como por la crisis social y económica que genera un aumento de demanda. Ante esta situación la modificación de la ley resulta una “falsa respuesta” ante un problema que se resuelve con políticas públicas y mayor financiamiento
Introducción
El 17 de abril, el vocero presidencial Manuel Adorni anunció que se enviaría al Congreso un proyecto de reforma de la Ley Nacional de Salud Mental N.º 26.657. Cuatro días después, la iniciativa fue efectivamente remitida al Senado por el Ministerio de Salud, sin consulta ni discusión previa con los actores involucrados.
En los últimos años, Argentina fue reconocida internacionalmente por su Ley Nacional de Salud Mental N.º 26.657. Esta norma impulsó un cambio de paradigma: dejó atrás el modelo manicomial y centrado en la enfermedad, para avanzar hacia un abordaje de salud integrado, con atención de urgencias e internaciones en hospitales generales, y apertura de dispositivos intermedios, ambulatorios y residenciales, desde un enfoque de derechos, comunitario e interdisciplinario.
Su implementación se convirtió en una referencia para organismos internacionales, ámbitos científicos, académicos y cuenta con el reconocimiento y legitimidad de los propios trabajadores del sistema. La ley vigente amplía el acceso a la atención, promueve abordajes comunitarios y garantiza internaciones tanto voluntarias como involuntarias definidas por equipos de salud. Además, establece una condición clave: destinar al menos el 10% del presupuesto de salud a este campo y cooperación económica y financiera a las provincias.
El proyecto de reforma, sin embargo, va en sentido contrario. Bajo el argumento de “modernización” y “simplificación”, introduce cambios que restringen derechos, dificultan el acceso y debilitan el sistema.
Concepción de salud patologizante
El proyecto de reforma introduce modificaciones en la terminología utilizada por la Ley Nacional de Salud Mental N.º 26.657, reemplazando la noción de “persona con padecimiento mental” por la de “persona con trastorno mental”, en consonancia con clasificaciones diagnósticas internacionales. Asimismo, elimina la referencia explícita a instrumentos internacionales como la Declaración de Caracas y los Principios de Brasilia, que la normativa vigente reconoce como marcos orientadores para la planificación de políticas públicas en salud mental.
Estas modificaciones suponen un desplazamiento en el enfoque conceptual de la salud mental. Mientras que la ley vigente define la salud mental como un proceso complejo, determinado por múltiples dimensiones: históricas, socioeconómicas, culturales, biológicas y psicológicas, la adopción de categorías centradas en el “trastorno mental” tiende a priorizar una lógica patologizante y diagnóstica, potencialmente más acotada en términos del abordaje del sufrimiento psíquico y de las intervenciones posibles en el campo.
Internaciones: más restricciones, menos acceso
El proyecto de reforma se inscribe en un contexto de incremento sostenido de la demanda en salud mental. De acuerdo con un informe elaborado por 16 jurisdicciones provinciales, en los últimos dos años las consultas ambulatorias habrían aumentado un 134% y las internaciones un 77%, lo que da cuenta de una mayor presión sobre los equipos de salud y de la creciente complejidad de las problemáticas abordadas. Este escenario refuerza la necesidad de dispositivos con capacidad de respuesta oportuna y de estrategias de cuidado sostenidas en el tiempo, basadas en abordajes interdisciplinarios.
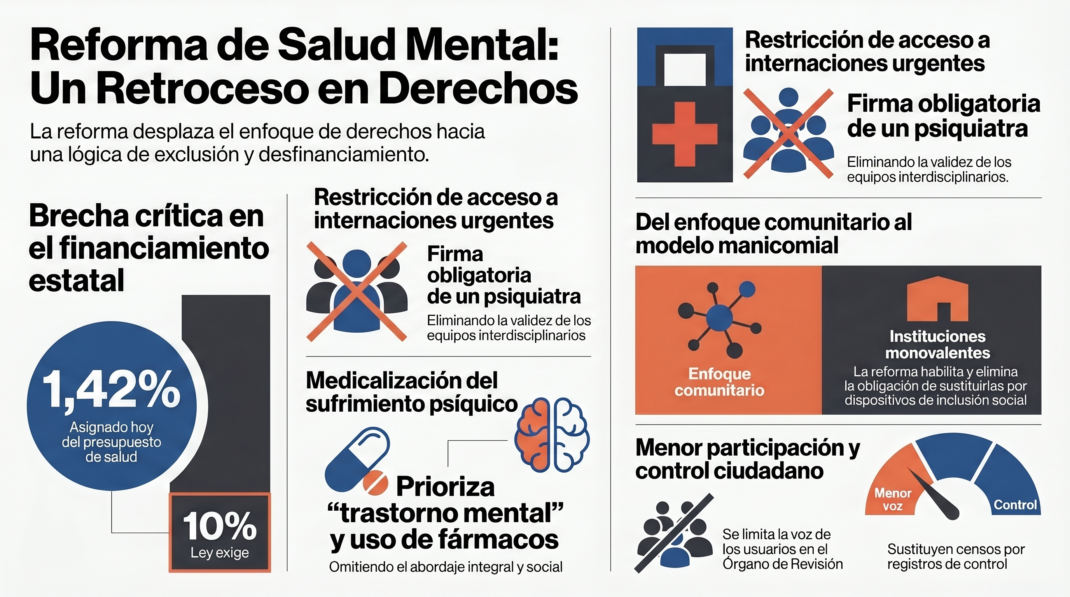
En este marco, la iniciativa introduce modificaciones en la composición y funcionamiento de los equipos de salud mental, estableciendo la participación obligatoria de profesionales médicos especialistas en psiquiatría para determinadas funciones, incluyendo la indicación de internaciones y la supervisión de establecimientos. En particular, diversos artículos del proyecto refuerzan la exigencia de la firma de un médico psiquiatra como condición para la internación, incluso en situaciones de urgencia. Con la Ley actual, las internaciones voluntarias e involuntarias pueden ser prescritas por un equipo de salud, a partir de la firma de al menos dos profesionales, de los cuales, al menos uno debe ser psicólogo y/o psiquiatra. Actualmente no es excluyente la firma de psiquiatría para definir la internación voluntaria o involuntaria, sino que esto se extiende también como posibilidad a la disciplina de psicología, siendo así no se trata de una discusión sobre el poder, sino sobre la garantía de acceso al tratamiento y de abordajes integrales ante problemáticas multideterminadas.
Estas disposiciones implican un cambio en relación con el enfoque vigente, que habilita la intervención de equipos interdisciplinarios en la definición de estrategias terapéuticas. La incorporación de requisitos centrados en una especialidad podría incidir en la accesibilidad a la atención, en un contexto caracterizado por la disponibilidad heterogénea de profesionales en el territorio. Asimismo, introduce restricciones en la participación de otras disciplinas con incumbencias en el campo de la salud mental, lo que podría tener efectos en la capacidad operativa del sistema, impactando en la posibilidad concreta de acceder a las internaciones, y produciendo una simplificación de la mirada sobre los padecimientos y dificultando la continuidad de los cuidados.
Por otra parte, el proyecto amplía los criterios para la indicación de internaciones, incorporando nociones como la “previsibilidad” en la evolución del cuadro clínico. Esta modificación supone una extensión de los fundamentos habilitantes para la internación, al incorporar criterios prospectivos que podrían influir en la evaluación de la necesidad de intervenciones de carácter restrictivo.
La medicalización del tratamiento
El proyecto de reforma introduce modificaciones en el artículo 8 en relación con el uso de psicofármacos. Si bien se mantiene la referencia a la utilización de medicación en los tratamientos, se elimina la disposición presente en la normativa vigente que establece que los abordajes psicofarmacológicos deben desarrollarse en el marco de estrategias interdisciplinarias.
Esta supresión implica una variación en el encuadre de los tratamientos, en tanto deja de explicitar la necesidad de su articulación con otras intervenciones terapéuticas. En contraste con el enfoque actual, que promueve la integración de perspectivas y disciplinas en la atención de la salud mental, la modificación podría favorecer una mayor centralidad de la intervención farmacológica dentro del proceso terapéutico.
En este sentido, el cambio normativo introduce un desplazamiento respecto del modelo de atención integral establecido por la legislación vigente, el cual reconoce la complejidad del padecimiento mental y la necesidad de abordajes que contemplen múltiples dimensiones y estrategias de cuidado.
Judicialización de las estrategias sanitarias de cuidado y retroceso comunitario
El proyecto de reforma incorpora disposiciones que introducen la intervención del ámbito judicial en la definición y seguimiento de tratamientos en salud mental, como en el caso de las medidas de continuidad terapéutica bajo supervisión judicial previstas en el artículo 18. Este enfoque implica una reconfiguración en la delimitación de competencias entre el sistema de salud y el sistema de justicia en la toma de decisiones clínicas.
Asimismo, la iniciativa contempla la habilitación de instituciones monovalentes y elimina la obligación, presente en la normativa vigente, de su sustitución progresiva por dispositivos comunitarios (artículos 21 y 22). Estas modificaciones alteran los lineamientos del modelo de atención establecido por la Ley Nacional de Salud Mental N.º 26.657, orientado a la inclusión social y al desarrollo de servicios de base comunitaria que permitan sostener la atención de las personas en donde habitan y desarrollan su vida.
En conjunto, los cambios propuestos introducen variaciones significativas en el modelo de atención en salud mental, en particular en lo relativo a la centralidad de los dispositivos comunitarios y a la promoción de la vida en la comunidad como eje organizador de las políticas públicas en la materia.
Modificación en el compromiso de financiamiento de Nación a las Provincias
El proyecto de reforma introduce modificaciones en el artículo 41 de la Ley Nacional vigente que afectan los mecanismos de financiamiento del sistema de salud mental. El Art. 28 del proyecto de modificación de la Ley elimina el compromiso económico y financiero del artículo de cooperación del gobierno nacional hacia las provincias en políticas de salud mental, limitando a “Cooperación de la Nación para la implementación de la presente ley”.
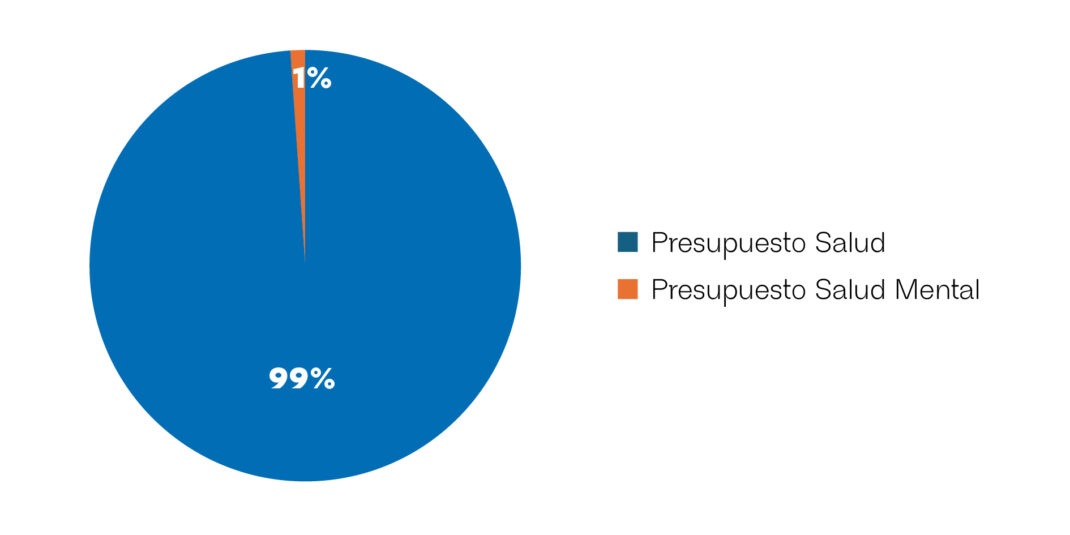
Cabe señalar que, en la práctica, el umbral mínimo previsto como obligación presupuestaria en el artículo 32 no se ha venido cumpliendo. Para el año en curso, el presupuesto asignado a salud mental representa aproximadamente el 1,42% del presupuesto total de salud nacional (estimado en 8.821.793.000.000 de pesos), lo que evidencia una brecha significativa respecto del objetivo normativo establecido por la legislación vigente.
Gráfico 1: Peso del presupuesto de salud mental sobre el presupuesto total de salud
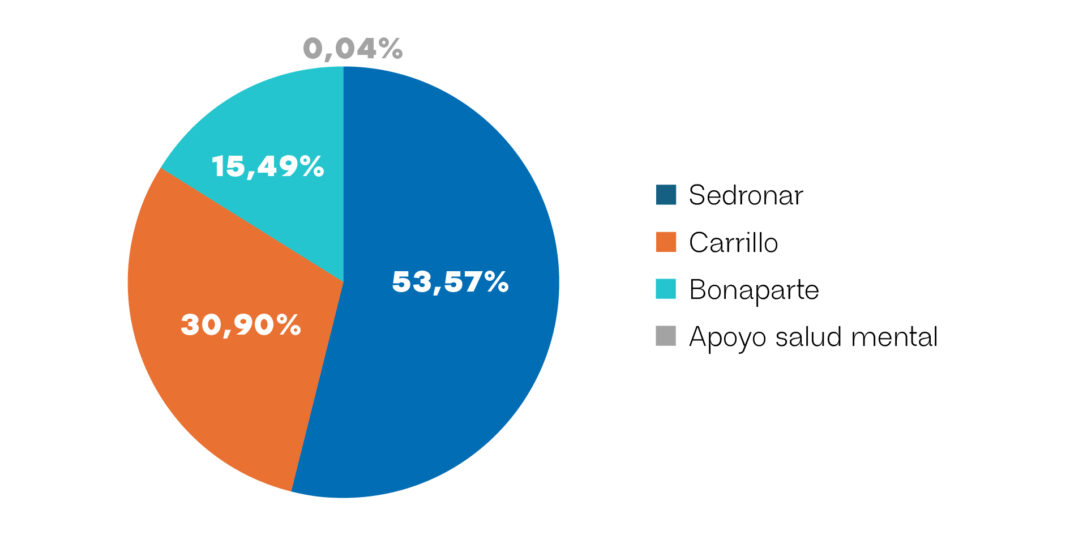
En cuanto a la composición interna del presupuesto de salud mental, se observa una alta concentración en un conjunto acotado de partidas. Entre las principales se destacan los créditos correspondientes a la Secretaría de Políticas Integrales sobre Drogas de la Nación Argentina (SEDRONAR), con 67.052.000.000 de pesos; el Hospital Nacional y Comunidad “Dr. Ramón Carrillo”, con 38.681.000.000 de pesos; el Hospital en Red Especializado en Salud Mental y Adicciones “Lic. Laura Bonaparte”, con 19.391.000.000 de pesos; y el programa “Apoyo y Promoción de la Salud Mental”, con 48.000.000 de pesos. Esta distribución permite identificar el peso relativo de los distintos dispositivos e instituciones dentro del financiamiento sectorial.
Gráfico 2: Distribución del presupuesto de salud mental entre las principales partidas
En este contexto, la eliminación del piso normativo de financiamiento implica un cambio en el esquema de garantías presupuestarias previsto en la legislación vigente. La ausencia de un criterio mínimo de asignación puede incidir en la previsibilidad y sostenibilidad de las políticas públicas en salud mental, particularmente en un escenario caracterizado por niveles de inversión ya significativamente inferiores a los establecidos por la normativa original.
Conclusiones
En función de los elementos analizados, la reforma propuesta excede el plano de una adecuación normativa y se inscribe en una redefinición del modelo de atención en salud mental. Las modificaciones introducidas, en materia de enfoque conceptual, criterios de internación, organización de los equipos, dispositivos de atención, mecanismos de control y financiamiento, configuran un desplazamiento respecto del paradigma establecido por la Ley Nacional de Salud Mental N.º 26.657 basado en un abordaje integral, interdisciplinario y orientado a la inclusión comunitaria.
Este proceso adquiere particular relevancia en un contexto caracterizado por el incremento sostenido de la demanda de atención en salud mental y por la creciente complejidad de las problemáticas abordadas, asociadas a condiciones sociales y económicas que inciden en la producción de sufrimiento psíquico. En este escenario, el rol del Estado resulta central, no solo en la garantía del acceso a la atención, sino también en la planificación, regulación y financiamiento de políticas públicas capaces de dar respuesta a dichas demandas.
En este sentido, el análisis del componente presupuestario evidencia una brecha significativa entre los objetivos establecidos por la normativa vigente y su implementación efectiva, con niveles de inversión sustancialmente inferiores al piso del 10% originalmente previsto. La eliminación de este umbral en el proyecto de reforma introduce un elemento adicional de incertidumbre respecto de la sostenibilidad del sistema, en tanto debilita uno de los principales mecanismos de garantía para el desarrollo de servicios y dispositivos de cuidado.
En conjunto, las transformaciones propuestas plantean interrogantes sobre la capacidad del sistema de salud para sostener un modelo centrado en derechos, con base comunitaria y orientado a la integralidad de los cuidados. En este marco, la discusión trasciende el plano técnico-legislativo y remite a definiciones sustantivas en torno al rol del Estado, la asignación de recursos y el enfoque que debe orientar las políticas de salud mental, en tanto dimensiones que inciden de manera directa en las condiciones de vida y en el acceso a derechos de la población.
Descargar el informe aquí



